- TOP
- 活動
- イベント(活動報告)
- 7:1、亜急性期病床、障害者病棟、医療療養、介護療養等をもつ総合的中規模病院の立場から
7:1、亜急性期病床、障害者病棟、医療療養、介護療養等をもつ総合的中規模病院の立場から

地域包括ケア病棟協会会長、日本慢性期医療協会理事、芳珠記念病院理事長 仲井培雄
当院がある能美市は金沢の南にあり人口は約5 万人。豊かな自然があり昔の豪族の日本海側最大の前方後円墳がある。グローバルニッチの企業、大学院大学、森元首相や国民栄誉賞のゴジラ松井の出身地でもある。住みよいまちということで、住みよさランキングで高いポイントをもらっている。ただし、例に漏れず少子高齢化は進んでいる。
 (図16)
(図16)
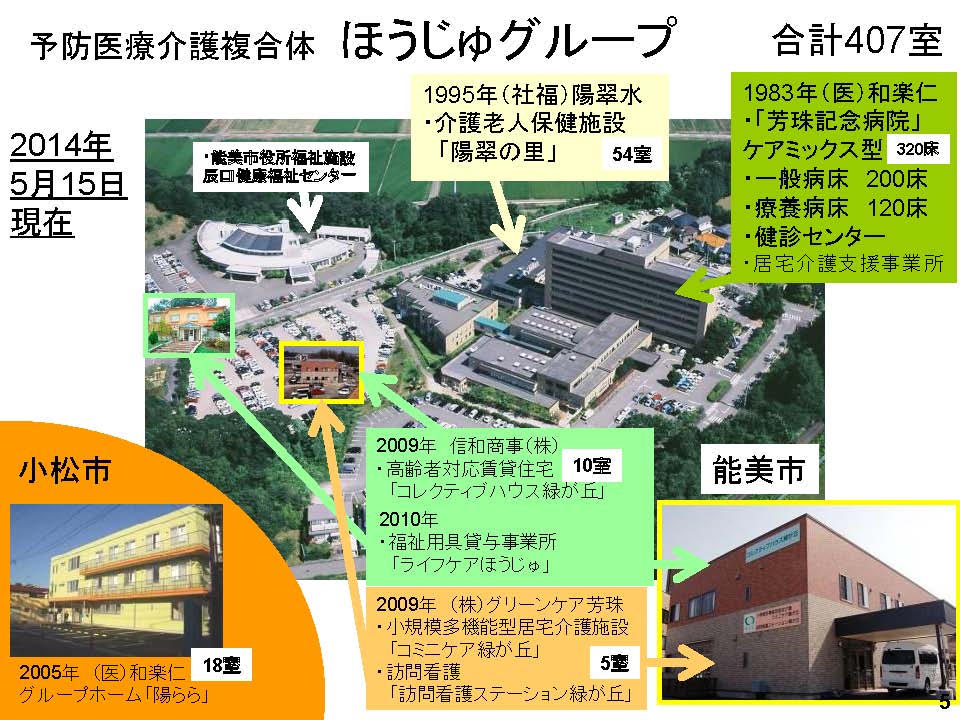
当院の概要は、予防医療介護複合体を作っており、その中核が芳珠記念病院。老健施設、小規模多機能、訪問看護、訪問リハビリも運営している。さらに、賃貸と福祉対応事業所、となりに市の健康センターがある。当院の発祥の地の小松市ではグループホームも運営している。「仲よく楽しく人と社会を健康に」というのを共通理念にしている。
当院の二次医療圏および近接する医療圏については、小松市、白山市にERに近い機能を有する公的医療機関が二つある。その他に特徴ある診療機能の中小病院があり、回復期リハ病棟は飽和状態、DPCも1 病院をのぞいてほとんど全部がとっている。高度医療は中央圏の大学病院や県立中央病院と連携している。
当院の特徴はまじめなケアミックス病院で、高度急性期はそこそこの実績がある。ただ、このそこそこの実績がボリュームゾーンで地域No.1を取れない証であり、課題である。いろんな施設を併設しているし、生い立ちの頃から準公的病院としての機能を果たしてきている。能美市に北陸先端科学技術大学院大学を誘致するときには、当院が医療を担うことで実現した経緯もある。また、いろんな科を標榜しており、ほぼ自治体病院のような体裁をなしているが、財務基盤は実際のところ脆弱である。運営は苦しいが、国の財政もわかるし、我々も社会保障を担う者として、真摯な態度で臨まないといけないと思う。
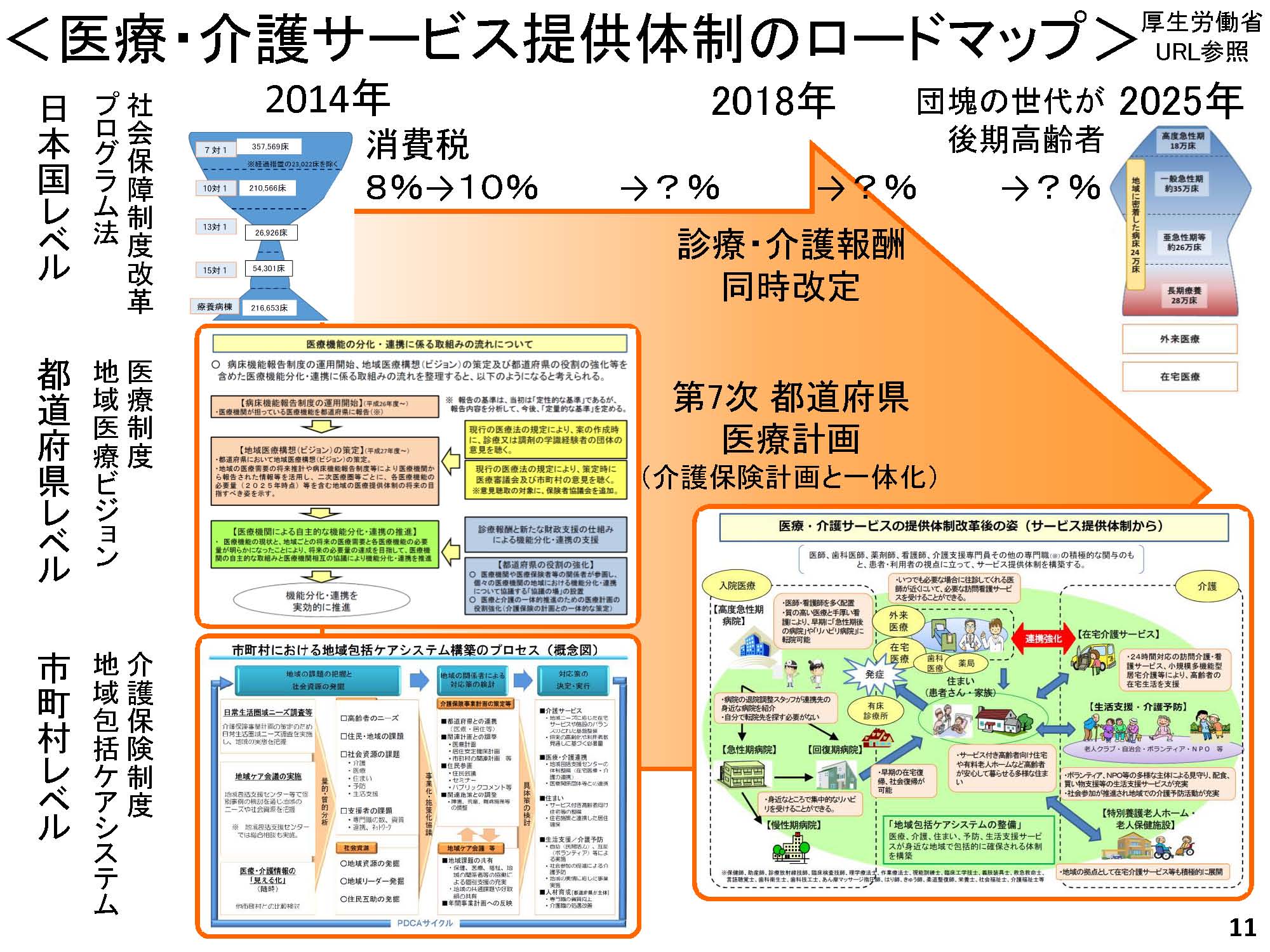
いろんなお話を総合するとこのようなロードマップのなるのかなと思って作ってみた(図17)。一番上が日本の国レベル。それでいくと2014 年から2025 年にかけて型を変えていく。その間に消費税はたぶん上がっていくだろうし、診療報酬、介護報酬も改定されていく。都道府県レベルでは地域医療ビジョン。そこに第7 次の医療計画、市町村レベルでは地域包括ケアシステム。これで理想的なサービス提供体制を作っていくという図。マクロからミクロまでまとめてみたが、
こういう形の中で、我々はどういうことをしていけばよいかということを考えてみたい。
私は三つの立場で考えてみることにした。まずは、国民としてよき医療人としてなすべきことを考えた。政府と医療提供者と国民の信頼関係が基本だと謳われているし、財源の確保と医療の効率化で皆保険の維持を目指す。これは誰もがそう思っているはずだ。
ただ1000 兆円を超える国債・公債があり、先送りしないためにどうするかというところで、今回の改定の重点課題である、機能分化と連携の強化、在宅医療の充実といったところと、構造的な制度改革が出てくると思う。「ときどき入院、ほぼ在宅」を達成するために、いろんな立場でいろんなことを考えなければならないのが、今の日本だろう。
 (図18)
(図18)
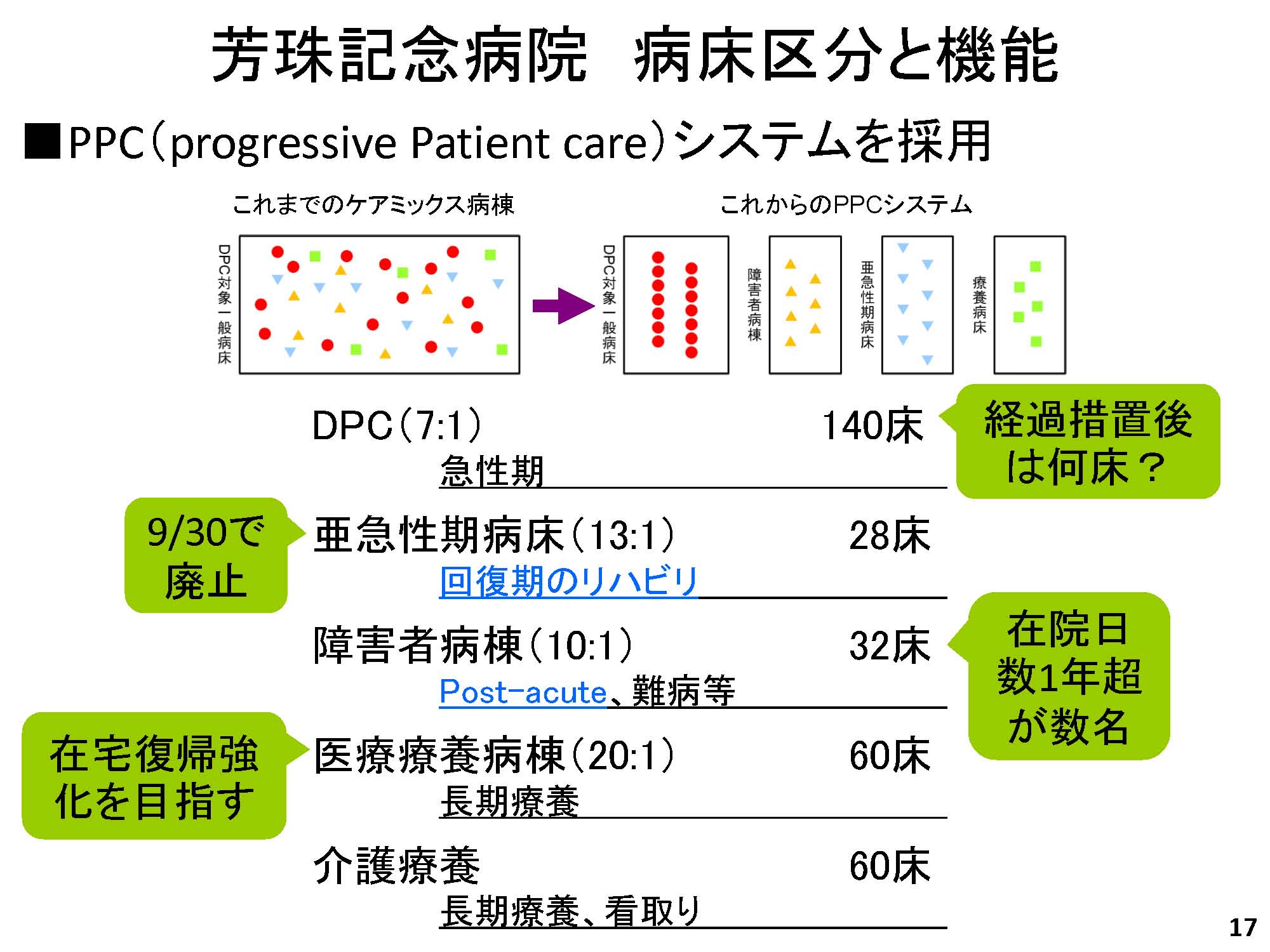
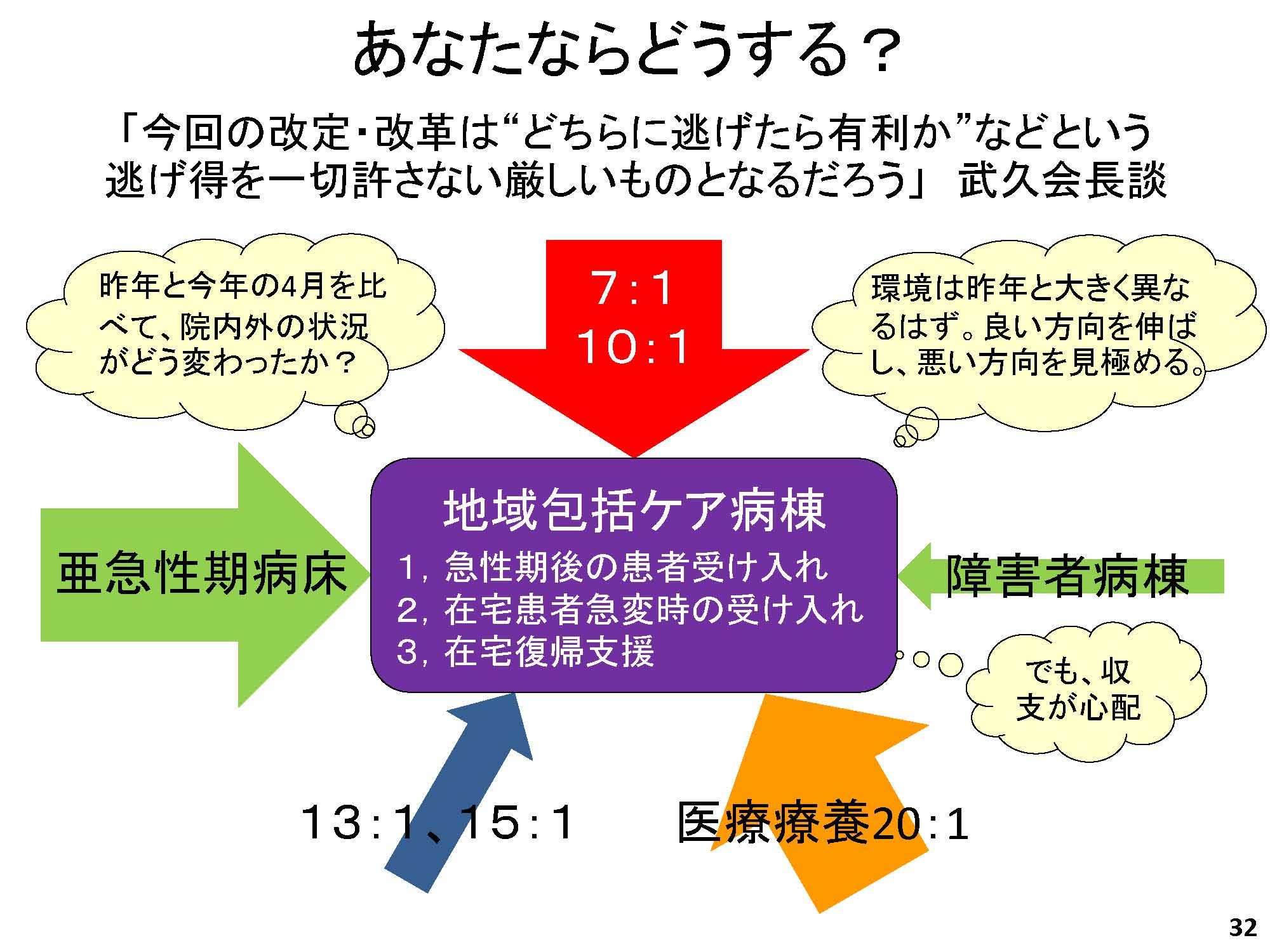
次に、私は経営者でもあるので、その立場からの話をしたい。当院の病床構成も以前は、ワイングラス型。DPCの病床の中で、いろんな患者さんが混じって大変困ったので、病床を分けて、亜急性期病床を回復期リハビリと同じような機能として使い、障害者病棟にはポストアキュートと難病などの患者さんが入院している。さらに医療療養と介護療養がある。
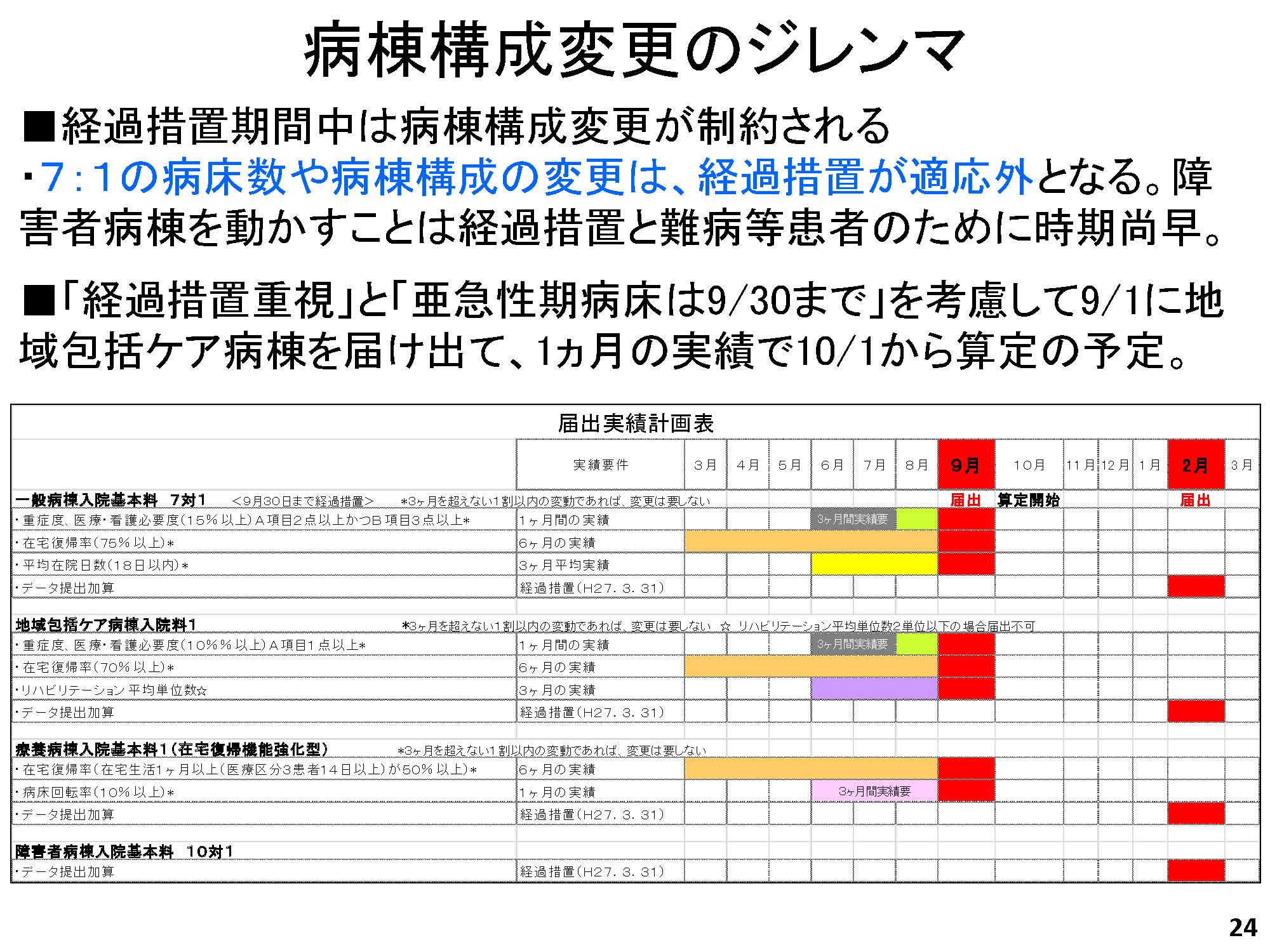
現状の課題は、DPC 7:1 病床は経過措置後に何床維持できるか、亜急性期は今年の9 月末で廃止後どうするか、障害者病棟の在院日数1 年超患者にどう対応するか。医療療養はどうやって在宅復帰強化型を届け出るか、である。当院は傾斜地にあるため地下病棟があり、増改築も加わって非常に複雑な形をしている。一つとして同じ構造の病棟がなく、少ない病床数の病棟もあるため、看護師さんの配置効率が非常に悪く、移動時間もかかる。とにかく無駄が多い。
 (図19)
(図19)
経営者としてなすべきことを5 つ考えてみた(図19)。7:1 については4 月の重症度、医療・看護必要度を満たした実患者数は、延べ数で459 人。これでいくと、7:1 の限界ベッド数は102 床。在宅復帰率は79%でクリアしているため、現在の140 床から128床にすれば、病床利用率80%でなんとかなりそう。あとはリハビリを充実させ、超早期からリハビリを始める。そしてADL維持向上等体制加算も届ける。HCUも考えてみたが、これはかなりハードルが高い。
 (図20)
(図20)
「地域包括ケア病棟を創ろう」と思い、いろんな要件を全部クリアできるかどうかを考えてみた(図20)。クエスチョンマークの赤丸はシミュレーションをすることになった。
そこで先ほどの亜急性期病棟と障害者病棟のポストアキュートの部分を合わせて地域包括ケア病棟に変更することを考えている。これまでとの一番の違いは入院基本料と在宅復帰率が厳しくなったのと、重症度、医療・看護の必要度が一定の割合で要求されること、それからリハビリがほぼ全て包括されたことだ。
 (図21)
(図21)
4 月の実績からバーチャル地域包括ケア病棟を作ってみた(図21)。実患者数は100 人で、そのうち入院日数が60 日を超えている方が17人。対象は60 日以内の方、実患者数で83 人、述べ数で1196 人。仮に50 床の病棟で80%の稼働率で考えると、重症度、医療・看護必要度16.5%、在宅復帰率は85.7%。1件1 日単価は、3 つの加算を全てとった場合の地域包括ケア病棟入院基本料Ⅰの方が実績値よりも高かったのでちょっとびっくりした。
それとリハビリ提供単位数は4.1 単位。障害者病棟に入院中の60 日を超えた難病などの患者17人をどこに移すかということが非常にネックになり、解決策がみつからない。
もう一つ、病棟構成変更のジレンマがある。先ほどいったように。当院は非常に複雑な構造のため、本来ならこれを機に、病棟構成を一気に解決して整備したい。ところが、7:1 の病床数や病棟構成の変更は経過措置が適応外になる。そのため障害者病棟を動かすことも難しい。考えた結果、経過措置重視ということと、亜急性が9 月30 日までということで、9 月1 日から実績を取り10 月1日から地域包括ケア病棟を届け出する。そうするとこれだけのオペレーションをしなければならない。
地域包括ケア病棟を取った後は、DPCから退院したポストアキュート患者は、主に地域包括ケア病棟に移ることになる。7:1 の12 床を転換することで、DPCと亜急性期で構成される40 床の病床を地域包括ケア病棟にする。この病棟変更だけで収入は7千万減ることになる。看護師やリハビリ療法士の数は訪問看護、訪問リハビリに廻すことで多少減らすことができても、利益はマイナスになる。稼働率を上げればもう少し戻るだろうが、かなり厳しい。DPCの病床を減らすとこうなるということがわかった。
 (図23)
(図23)
今後、病棟あたりの効率化を図らなければいけないので、できれば1年かけてそのムダ取りを徹底的に行い、地域連携を加速させていきたい。この間がなかなか厳しいが、なんとか歯を食いしばってがんばっていきたい。医療療養病棟は、在宅復帰率が昨年末まで50%に近かったのだが、突然下がったので改善策を練っている。併設の老健は夏までには在宅復帰強化加算を取れる見込みで進めている。
今までの当院の医療体制は、高度急性期がそこそこあり、重症患者も多かったので、在宅の医療・介護を十分に行ってこなかった。グループの中でもあまり力を入れていない面があった。しかし、これから高度急性期の病床は徐々に減っていかざるを得ないと思う。
急性期、回復期、慢性期がどういうふうに伸びるかわからないが、在宅医療・介護はぐんと伸びるだろうと思っている。その中で高度というと、がん診療連携推進病院をとっているのでその分野とか、2 次救急、そして在宅復帰機能を強化していく。これを自称地域包括ケアミックス病院と呼び、「急性期から在宅への後方支援まで、総合力と団結力で地域の生涯の健康を支える病院」と定義した。
池端先生と同じで、私も連携を司る部門が必要だと思い、院内の患者の流れの進捗管理と、院外と強力に連携するシステムを構築しないととんでもないことになると感じた。やはり院長直属のところに、地域連携・医療福祉相談・入退院調整・継続看護、これらを一つにまとめた部門を立ち上げることを現在検討している。
この自称地域包括ケアミックス病院は、武久会長の言われる在宅療養後方支援病院と非常に似ている。志は一つだと思う。
地域包括ケア病棟にどこから移るかを考えれば、7:1、10:1 からデチューンして地域包括ケア病棟になるところ、亜急性とか障害者病棟からスライドするところ、医療療養からアップグレードするところ。あるいは回復期リハから移るところもあるかもしれない。苦しいのはデチューンだ。あえてダウングレードと言わないが、デチューンの場合は、人員の過剰が一番の心配事だろうと思う。
 (図24)
(図24)
来年4 月に届け出をされる方は、データ提出加算を届けている必要がある。電子カルテはなくてもDPC入力支援ソフトでできるが、全病棟が対象になるし、参加の機会のタイムリミットは今年の11 月20 日だ。それを過ぎると来年の4 月1 日に届け出ることはできなくなる。診療情報管理士の配置は必須条件ではないが、診療情報管理はしなければいけない。
リハビリテーションの提供について計算してみた。地域包括ケア病棟1と看護配置加算で2708 点。亜急性期2 の入院基本料は13:1 夜勤72 時間プラスリハビリ提供体制加算を足すと2015 点。この差が693点になる。これを運動器リハビリの1 と2 の平均点175 で割ると4.0。リハビリは4 単位なら持ち出しにならないということだ。うちの病院はバーチャルの病棟でやると4.1 だったので、医療課長の宇都宮先生の計算はずばりだと思う。
疾患別リハビリ一辺倒では、患者さんにとって当院に入院している恩恵は少ない。画一的な1 日2 単位以上の機能回復リハビリよりも、生活回復リハビリが大切ではないか。時間にも単位数にも場所にもとらわれない、そういうリハビリが今後要求されてくる。例えば集団リハとか個別の20 分未満のリハビリ。排泄や食事に20 分も30 分もかける必要はない。5 分間くらいリハビリの人が教えてあげれば、とてもよくなることがある。
このようなリハビリをPOCリハビリと呼んでいる。POCT(Point Of Care;ポイントオブケアテスト)からヒントを得た。インフルエンザとか妊娠反応とか、患者さんに検査の必要性が生じた時に、被験者がいるその場や傍らで行う調査であり、速やかに結果が得られ、被験者自身に結果が見えるという利点がある。そういう概念のリハビリができればよいのではないか。
リハビリ療法士の実績評価は稼働率から今後はFIMの利得になるだろうし、日本慢性期医療協会が提唱している総合リハビリ療法士はこういう場面で、非常に活躍できるのではないか、さらに効率化を加速させるのではないかと思っている。
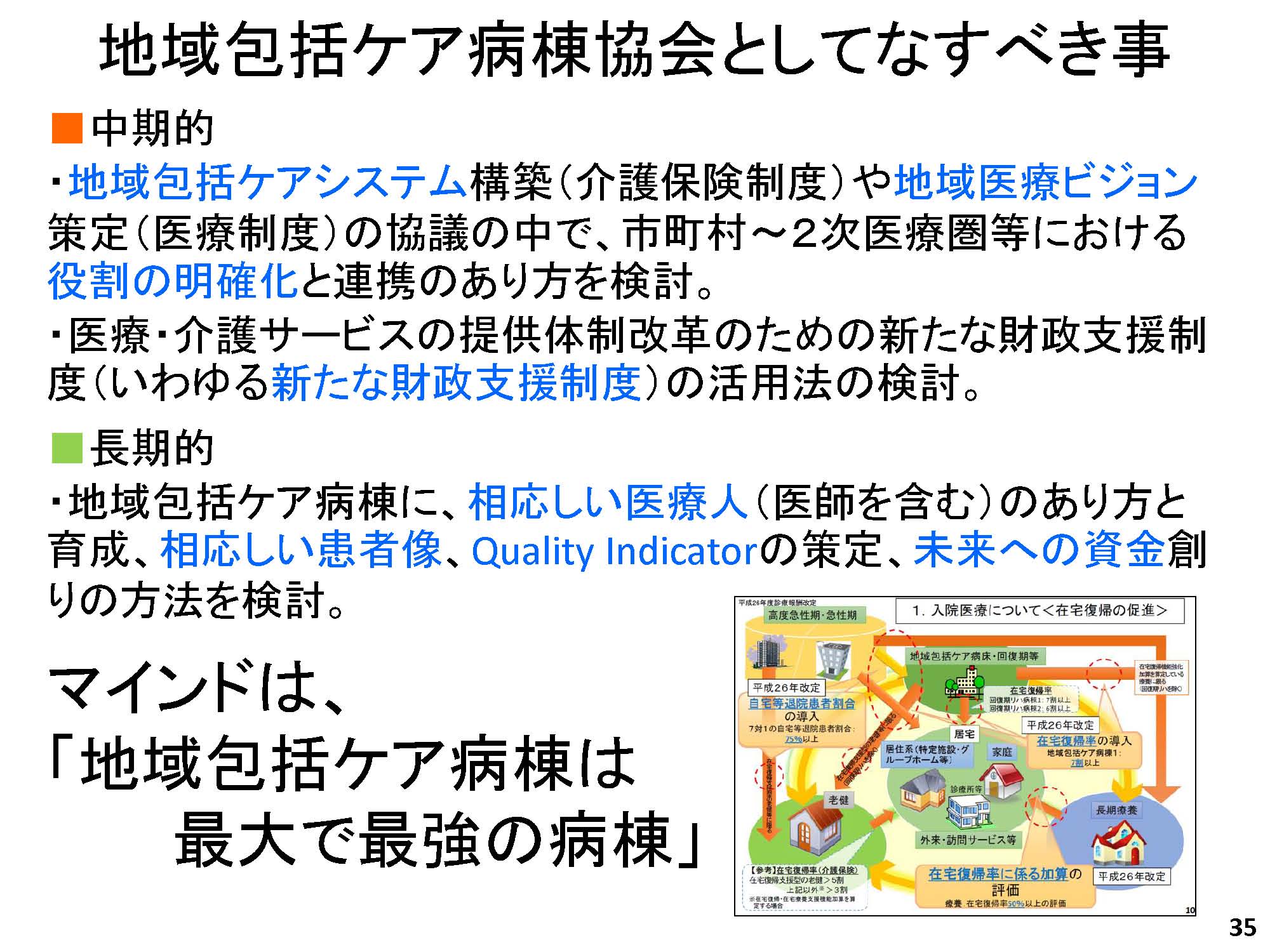
今後、中期的には、地域包括ケアシステムや地域医療ビジョン策定の協議の中で、役割の明確化をしていかなければならない。連携のあり方を検討しながら、新たな財政支援制度の活用方法も検討する必要がある。
長期的には、ふさわしい医療人とか患者像、クオリティインディケーター、未来への資金創りを考えなければいけない。そのマインドは「地域包括ケア病棟は最大で最強の病棟」というふうに思っている。